艾灸治疗面瘫存在一定作用,但需结合病情程度和类型综合判断。面瘫通常分为周围性面瘫与中枢性面瘫两类,对于周围性面瘫的早期阶段,艾灸可能通过促进局部血液循环、缓解神经水肿发挥辅助治疗效果;而对于中枢性面瘫或病程较长的周围性面瘫,艾灸作用有限,需联合其他医疗手段。
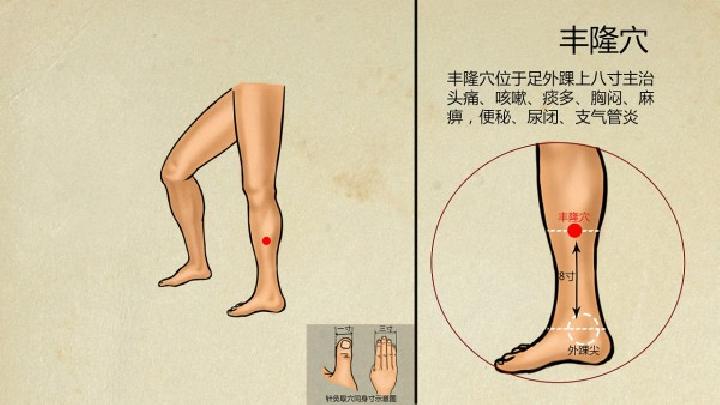
周围性面瘫多由病毒感染或寒冷刺激导致面神经炎症水肿引起。艾灸通过温热刺激特定穴位如翳风穴、地仓穴,可能帮助改善局部微循环,减轻神经压迫症状。临床观察发现,部分患者在发病1周内配合艾灸治疗,可缩短面部肌肉功能恢复时间。艾草挥发油的抗炎成分也可能对缓解神经炎症有一定帮助。
部分难治性面瘫或合并其他基础疾病的情况,单纯艾灸效果不明显。中枢性面瘫常由脑血管病变引起,需优先处理原发病。若面瘫持续时间超过3个月仍无改善,可能出现神经不可逆损伤,此时艾灸的修复作用显著降低。面肌痉挛等后遗症阶段,盲目艾灸可能加重肌肉异常收缩。
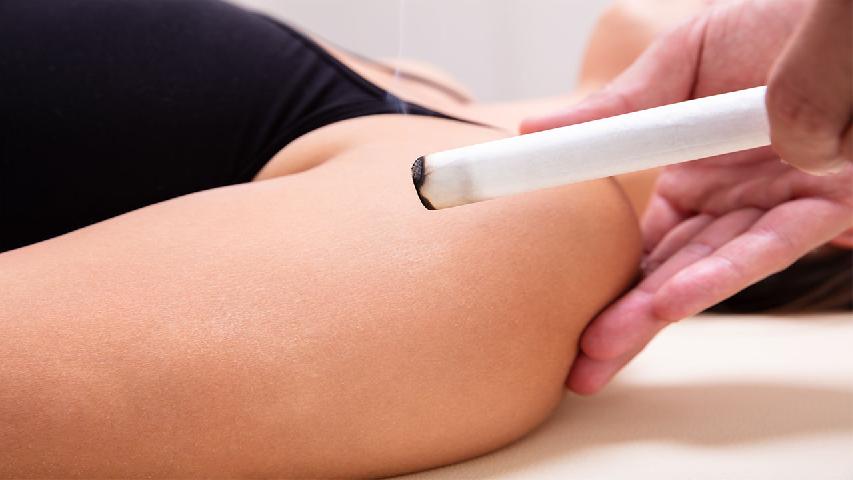
使用艾灸治疗面瘫时,建议在中医师指导下选择隔姜灸或温和灸法,避免烫伤面部皮肤。急性期可配合激素和抗病毒药物,恢复期结合针灸与facialупражнения。若治疗2周仍无改善,应及时进行肌电图检查评估神经损伤程度。日常需注意面部保暖,避免冷风直吹,饮食上减少辛辣刺激以防止炎症加重。